내과 전공의 수련을 하게 되면 굉장히 많은 경우에 마주하는 급성기 질환이 바로 심방세동(Atrial fibrillation, AF)의 빠른 심실반응(Rapid ventricular response, RVR)일 것입니다. 중환자실, 패혈증 쇼크, 폐렴, 심부전,투석환자 등등의 상황에서 AF RVR을 만나게 되면 어떻게 처치 해야하는지 알아봅시다.
사실 간단한 듯 하면서도 이런 저런 근거 없는 예전 방식의 치료들 예를 들면 Herben(diltiazem)은 쓰면 안된다 위험하다 라던지 Digoxin을 이용한 Rapid digitalization이 제일 안전하다 같은 도제식 치료지침에서 벗어나 근거를 가지고 반박하고 적절한 치료를 해봅시다.

목차 |
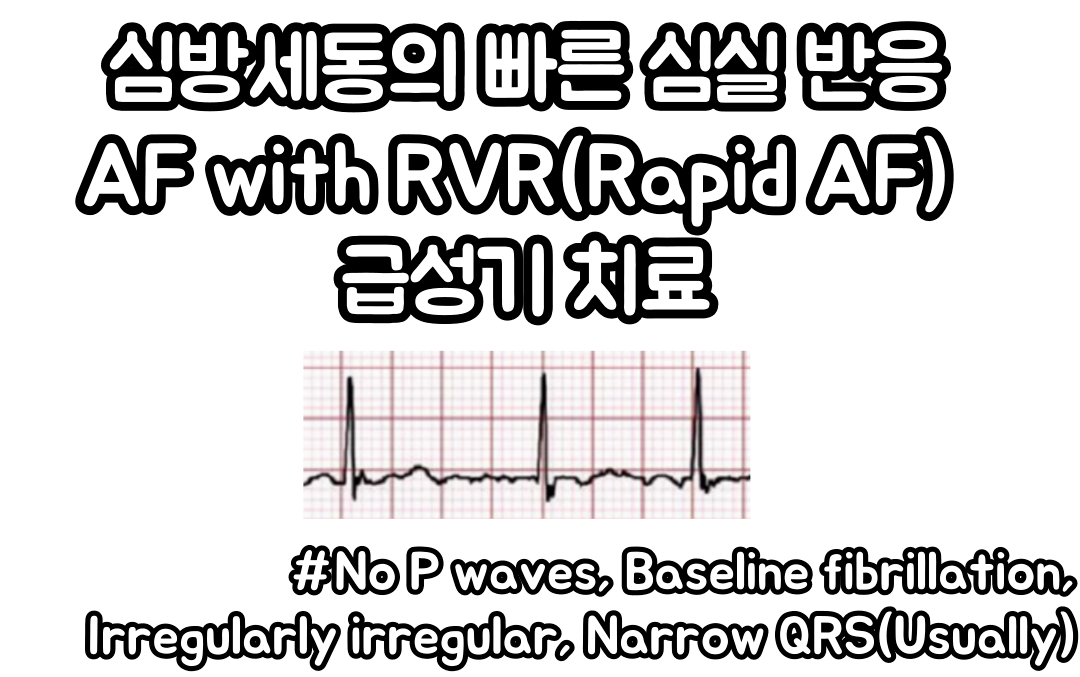
1. 대표 심전도 및 한장 요약
한장 요약입니다. uptodate및 진료 경험을 바탕으로 뼈를 갈아 넣어 만들었습니다..
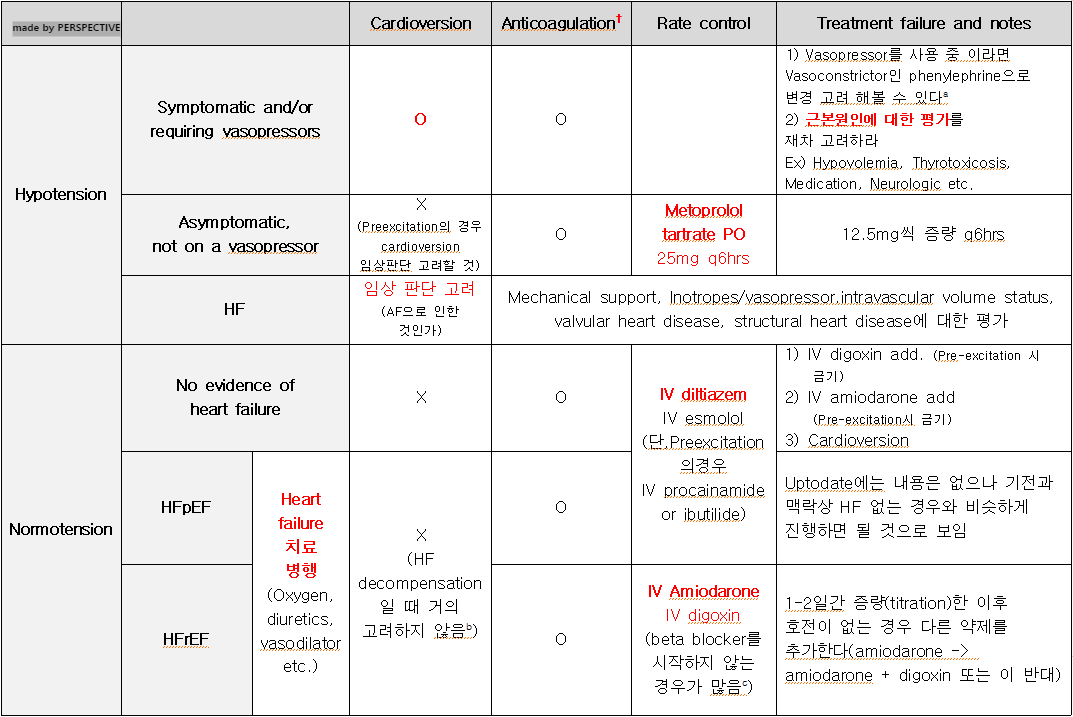
HF heart failure, HFpEF Heart failure with preserved ejection fraction, HFrEF Heart failure with reduced ejection fraction, IV Intravenous
†Patients with AF of more than 48 hours or of unknown duration 인 경우 cardioversion 전 적어도 4주간의 therapeutic anticoagulation, 시술 후4주간 시행하는 것을 권고한다. 이런 상황에서 thromboembolism risk를 6%에서 1%미만으로 낮추게 된다. 단, Anticoagulation의 금기의 경우 risk benefit을 고려해야 한다.
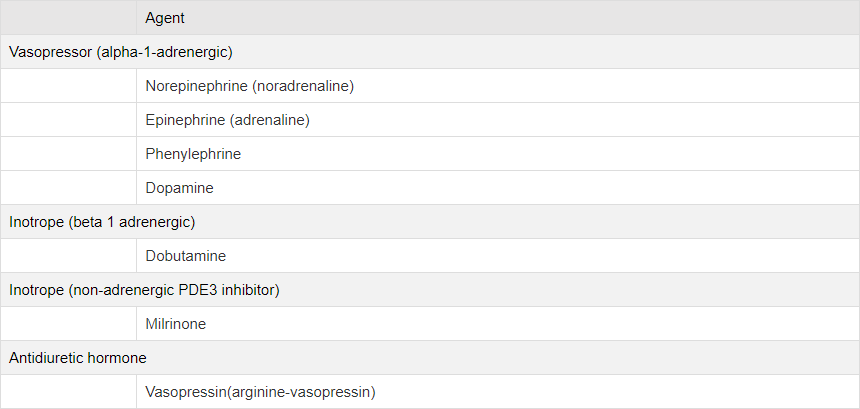
a Norepinephrine, Epinephrine, Dopamine 등을 neurologic, septic, anesthetic 등의 상황에서 tachyarrhythmia 있는 경우 기존 심기능 저하가 없던 경우에서 Cardiac output에 큰 영향이 없음.
b 원인교정이 중요하다는 맥락. 하지만, 1) 이뇨제, vasodilator, 맥박조절 등 치료에도 반응이 없는 경우; 2) AF에 의해 HF 악화가 생겼다고 보는 경우; and 3)심근경색의 영구적인 증거가 있는 경우(시술이나 reperfusion이 필요하지 않다고 판단되는 경우)
c Uptodate 내용이나 명확한 근거 논문을 제시하고 있지는 않으나 HF환자의 경우 주로 이미 Beta blocker를 사용하고 있는 중인 경우가 많으며 negative inotropic 특성이 임상조건을 악화한다는 설명을 하고 있다.
2. 심방세동 병태생리 및 맥박 변화 유발요인
심방세동은 정상적인 전기 전도시스템과 달리 심방, 특히 폐정맥 뿌리 인근에서 발생하는 무질서한 전기파가 나오는 질환으로 분당 400회 이상이지만 방실결절(atrioventricular node, AV node)의 특성상 대부분은 심실로 전도되지 않는다. 이 AV node에서 전도는 교감신경과 부교감 신경에 의해 빨라지고 느려지는 특성이 있다.
60회 미만인 경우 다음을 의심할 수 있다.
●Vagal tone 증가
●방실결절 전도에 영향을 미치는 약물.
●AV node disease
200회 초과인 경우 다음을 의심할 수 있다. (꼭 200회 초과여야한다기 보다는 tachyarrhythmia 일 경우)
●카테콜라민 과잉 (Pheochromocytoma 등)
●AV node 전도 증가 (교감 신경 항진 등)
●부교감신경 자극이 없어졌을 때
●갑상선항진증
●Pre-excitation syndrome에서 accessory pathway
3. 심방세동에서 맥박 수를 조절해야하는 이유(급성기 입장)
● 혈역학적 불안정성
- 맥박이 빨라지는 경우 심장은 이완기와 심실에 피를 채울 시간이 부족해 집니다(diastolic filling time and ventricular filling time ).
- 충분히 피가 차지 않으면 아무리 강하게 피를 짠다고 해도 말초조직에 충분한 피를 전달하지 못하게 되고, 혈압이 떨어지게 됩니다.
- 이런 이유로 심박동을 올려 피를 빨리 순환시키려하는 feedback이 활성화 되고 심박동이 더 빨라져 악순환이 됩니다.
- 또, 심장으로 피가 충분히 들어오지 못하니 좌심방 뒤쪽 폐로 울혈이 발생하여 폐부종, 우심방 뒤 정맥으로 울혈이 발생하여 말초부종으로 이어질 수 있습니다.
"프로틴 보충 없고 쉴틈 없이 운동하면 오히려 근손실이 나고 더 운동만 반복하는 악순환 같은 거라고 할 수 있겠네요 "
● 동율동으로의 자발적인 전환 – 속도가 느려지게 되면 일부 환자에서 cardioversion 없이도 자연적으로 동율동으로 전환되는 경우가 있을 수 있습니다.
※ 만성적 심박수 조절의 효과는 환자의 증상 개선, Tachycardia-mediated cardiomyopathy, 사망률 개선 등이 있을 수 있고 이는 다음 기회에 다뤄보겠습니다.
4. 심박수 치료 목표
acute 환자의 심박수 치료 목표에 대한 evidence는 특별히 없으나 제일 중요한 hemodynamics에 영향을 주지 않는 범위 내에서 110 정도의 target을 권장합니다.
5. 혈압과 심부전 유무에 따른 치료 방법
한장 요약에 있는 표를 참고하면 되겠고 추가적으로 언급할 내용만 살펴보겠습니다.
0) 기전을 먼저 생각하라
Blood pressure (BP) = Cardiac output(CO) X Systemic vascular resistance(SVR)
CO = Stroke volume (SV) X Heart rate (HR)
제목 처럼 그 무엇보다 환자 혈압이 낮은 경우는 환자 상태를 고려, 유발된 상황을 기반으로 원인을 생각해야 합니다.
ex1)
- 투석중 발생한 혈압강하와 AF RVR
- 항응고제 복용중인 심방세동 환자에서 출혈과 함께 발생한 AF RVR
- 심부전 환자이긴하나 최근 잘 못먹고, 붓기도 없으며, Pre-renal AKI가 동반이 되어 있는 AF RVR 환자
→ 위의 경우에는 반드시 volume loss 로 인한 보상으로 tachycardia가 발생할 수 있음을 생각해야합니다. hydration을 해주면 호전 보일 수 있습니다. 강제로 심장을 세우게 되면 혈압이 더 떨어지겠죠?
ex2)
- 젊은 여자, 갑상선이 붓고, 안절부절 못함, 심기능도 정상임, 발열 동반된 AF RVR
→ 위의 경우에는 반드시 Thyroid storm을 감별해야하고, 갑상선 호르몬 과다로 tachycardia가 발생할 수 있음을 생각해야합니다. 이런 경우는 BB와 PTU, steroid 등의 치료가 병행 되어야 합니다.
ex3)
- loop diuretics의 과사용으로 인한 저칼륨이 동반된 AF RVR
- 수술 등 급성기 환자에서 금식하면서 수액치료 하면서 동반된 저마그네슘 혈증, 동반된 AF RVR
→ 위의 경우에는 칼륨 교정을 해주고, 동반된 Mg 저하도 확인이 필요하며, 심부전 환자의 경우 필요시 mineralocorticoid (aldactone)을 병용하는 것을 고려해야합니다.
1) Anticoagulation
심방세동은 심방의 잔떨림으로 혈액 흐름이 원활하지 못하게 되고 심방에서 피떡(thrombus)가 형성이 되는데 이것이 날아가 작은 혈관에 색전(embolization)이 되면 가장 중요한 부작용인 허혈성 뇌경색, 심근경색, 신장경색(콩팥)등이 발생할 수 있다. 치료적 항응고 치료는 허혈성 뇌경색 및 기타 색전의 위험성을 2/3 감소시켜줍니다.
-48시간 미만내로 발생한 심방세동이라는 사실이 명확할 때는 항응고 치료 없이 cardioversion을 해도 되나 그 경우를 제외하고는 전부 anticoagulation을 시행해야한다.
-Rate control만 하는 경우에도 rhythm이 sinus 로 돌아오는 경우( Spontaneous conversion to sinus rhythm )가 많아 색전이 될 가능성이 있으므로 CHA2DS2-VASc 점수를 계산하여 항응고치료의 적응증이 된다면 반드시 anticoagulation을 시행해 주는 것이 좋다.
● 항응고 치료 적응증
CHA2DS2-VASc 가 뭔지 모르시면 참고..
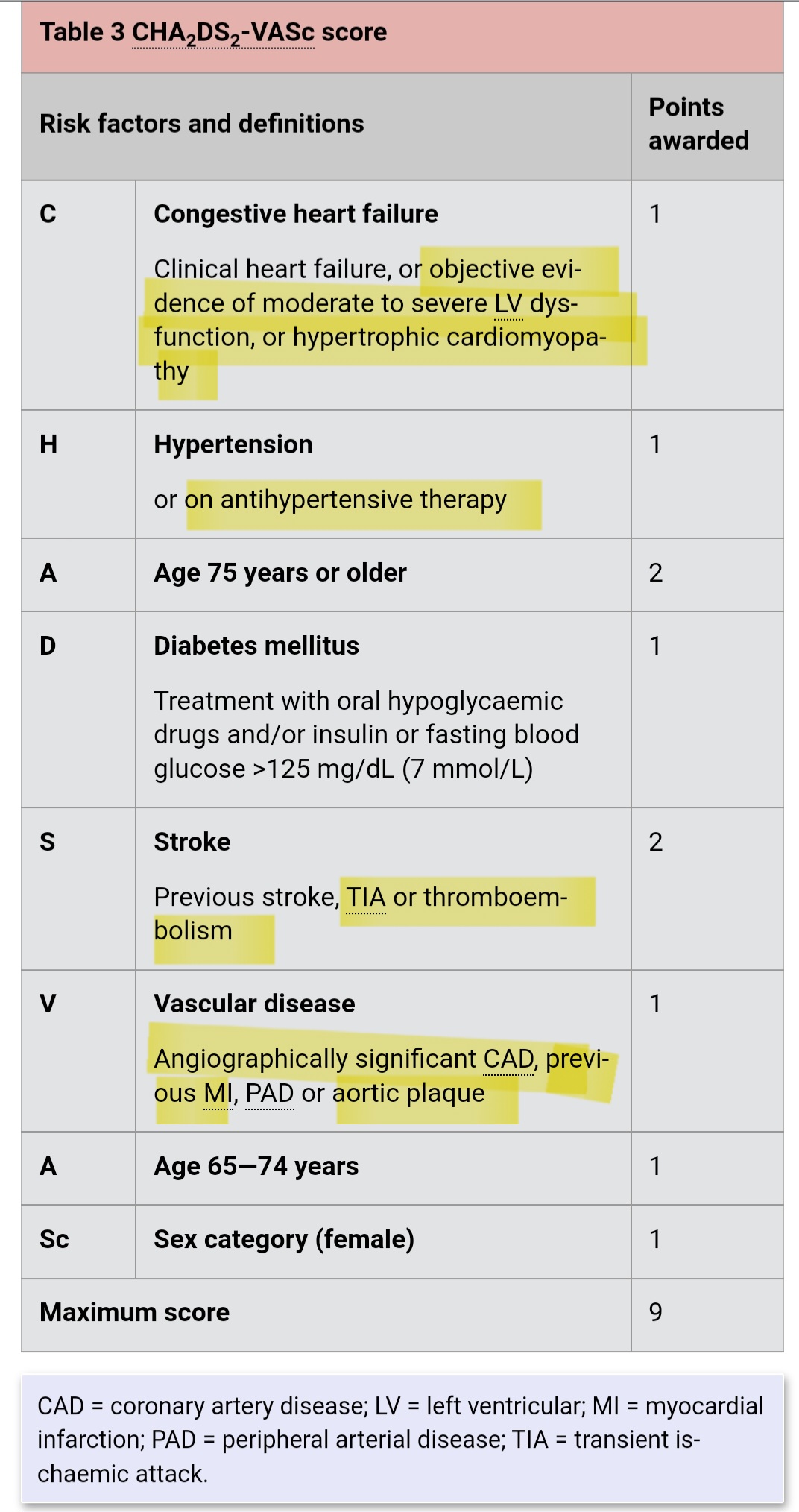
•CHA2DS2-VASc 점수가
(1) 남성에서 2점 이상, 여성에서 3점 이상인 경우 chronic OAC
(2) 남성에서 1점, 여성에서 2점인 경우
-65~74세 기준인 A가 1점인 경우, 만성 OAC [1].
- AF burden이 매우 낮은 환자(예: 최근 수술, 과도한 알코올 섭취 또는 수면 부족과 같은 가역적 원인으로 인해 발생했을 수 있는 단독 에피소드에 국한된 경우 close observation 해서 burden이 늘어나는지 확인
(3) 남성의 경우 0, 여성의 경우 1인 환자의 경우 항응고제 치료를 권장하지 않음. 환자의 가치와 선호도가 결정에 영향을 미칠 수 있음
단, severe MS[승모판 면적 ≤1.5 cm2], 이식 후 첫 3~6개월 이내 bioprosthetic valve, mechanical valve 제외
-항응고 치료 적응증에 해당되더라도 반드시 다음과 같이 출혈 위험도가 높은 경우에는 항응고 치료를 하지 않을 수 있도록 고려할 것 (금기증)
●Thrombocytopenia or known coagulation defect associated with bleeding
●Active bleeding or recent surgery with a concern for ongoing bleeding
●Prior severe bleeding (including ICH) while on an oral anticoagulant
●Aortic dissection
●Malignant hypertension
●Combined use of anticoagulant and antiplatelet (including regular use of nonsteroidal antiinflammatory) agents
2) 심부전 치료
심부전이 AF의 RVR event를 유발하는 trigger역할인 경우는 유발 요인을 제거하는 것이 중요하다는 맥락입니다.
그래서 심부전의 치료를 반드시 병행해야 합니다.
심부전의 진단과 치료는 다음 글에서 다루겠습니다.
*
3) 심박수 조절
(1)혈압 강하 우려
심박수 조절을 위한 약제들은 negative inotropic effect를 기본적으로 가지고 있어서 혈압 강하의 우려가 있습니다. 그래서 혈압이 낮고, 승압제가 필요하거나, 증상이 있는 환자에서는 Cardioversion을 1순위로 고려하게 됩니다.
심박수 조절의 약제들로 인한 혈압 강하가 발생하는 것에 대비하여 short acting 제제를 사용하고, 특히 verapamil로 인한 혈압강하가 있는 경우 hydrationd을 해서 호전된 연구 결과가 있으니 참고 바랍니다.
(2) 부전도로가 있는지 주의
또한, 이런 약제들은 AV node의 전도를 느리게 만드는데, Pre-excitation (WPW SD )이 있는 경우에는 AV node 차단으로 부전도로( accessory pathway )로 전기 흐름이 유발되기 때문에 악화될 수 있으니 주의해야하고, IV procainamide나 Ibutilde를 사용하도록 권고하고 있다.
▶Calcium channel blocker (CCB) 계열 중에서는 evidence는 없으나 Diltiazem이 Verapamil보다는 혈압 강하 효과가 낮다고 알려져 있으며, Beta blocker(BB)계열의 경우 short acting인 metoprolol과 esmolol을 추천합니다.
6. 추천하지 않는(?) 치료
해( 害 )가 되는 것이 아니라 근거가 아직 부족한 치료
(1) IV magnesium sulfate
Uptodate에서는 digoxin 사용한 연구에서 IV Mg을 준 경우에 이득이 되었던 연구는 있으나 현재의 치료 (BB, CCB)를 이용하고도 호전되지 않는 경우가 거의 없고, Mg의 부작용 (flushing, hypotension) 등이 있어 추천하지 않는다고 합니다. [2-3]
하지만 만약 환자의 electrolyte balance가 깨져서 발생한 경우나, 현재의 치료에도 호전이 없는 경우는 electrolyte(Mg, K 등) 를 교정(주로 보충)해 주는 것이 생리학적으로 도움이 될 것입니다.
(2) Ivabradine
Ivabradine은 sinus node I(f) channel inhibitor로 사용되는 약제이나 AV node 차단의 역할도 있어 고려되는데 insufficient evidence 로 현재는 추천하지 않는다고 합니다.
Reference>
1) Control of ventricular rate in patients with atrial fibrillation who do not have heart failure: Pharmacologic therapy, last updated: Nov 09, 2023.
2) Control of ventricular rate in patients with atrial fibrillation who do not have heart failure: Pharmacologic therapy, last updated: Nov 09, 2023.
[1] Lee, Christina J-Y et al. “Assessing absolute stroke risk in patients with atrial fibrillation using a risk factor-based approach.” European heart journal. Cardiovascular pharmacotherapy vol. 7,FI1 (2021): f3-f10. doi:10.1093/ehjcvp/pvaa063
[2] Davey MJ, Teubner D. A randomized controlled trial of magnesium sulfate, in addition to usual care, for rate control in atrial fibrillation. Ann Emerg Med 2005; 45:347.
[3] Ramesh T, Lee PYK, Mitta M, Allencherril J. Intravenous magnesium in the management of rapid atrial fibrillation: A systematic review and meta-analysis. J Cardiol 2021; 78:375.
참고할 글>>
https://sensv111.tistory.com/22
무병백세 시대를 위한 웨어러블 장치 심전도 감시, 심방세동의 빠른 진단과 심방빈맥사건(AHRE)
100세 시대 많은 사람들이 기대감을 가지고 있지만 걱정이 앞서기도한 시대일 겁니다. 아프면서 오래살면 늘어나는 간병비, 의료비 등이 걱정이 되고, 나 스스로도 행복하지만은 않을 것임이 눈
sensv111.tistory.com
'의학도를 위한 전문적인 내과 지식' 카테고리의 다른 글
| 알레르기 비염 바로 알기(정의, 원인, 분류, 진단 및 감별진단) |2022 대한천식알레르기학회 알레르기비염 진료지침 (9) | 2024.01.25 |
|---|---|
| 천식의 증상과 진단|2023 GINA, 2022 천식진료지침_대한결핵및호흡기학회 (10) | 2024.01.23 |
| 무병백세 시대를 위한 웨어러블 장치 심전도 감시, 심방세동의 빠른 진단과 심방빈맥사건(AHRE) (9) | 2024.01.11 |
| 국소스테로이드 제제, 잘 알고 사용하고 있나요? (0) | 2023.12.19 |
| 접촉 피부염(Contact Dermatitis)의 진단 및 치료 (2) | 2023.12.18 |



